Czym jest suchość w ustach (kserostomia)
Suchość w ustach (kserostomia) to uczucie niedostatecznego nawilżenia jamy ustnej. Najczęściej wynika ze zmniejszonego wydzielania śliny albo zmian w jej składzie. Ślina nie tylko ułatwia żucie, połykanie i mowę, ale też chroni szkliwo i dziąsła. Gdy jest jej za mało, szybciej narasta płytka nazębna, a ryzyko próchnicy i podrażnień błony śluzowej rośnie.
Jakie są objawy suchości w ustach
Objawy mogą być subtelne albo bardzo uciążliwe. Najczęściej występują:
- uczucie suchości w ustach i gardle, zwłaszcza po przebudzeniu
- spierzchnięte usta, pęknięcia i ranki w kącikach ust
- lepka, gęsta ślina lub wrażenie „klejenia się” języka
- pieczenie języka, podrażnienie śluzówki
- trudności w mówieniu, żuciu lub połykaniu (szczególnie suchych potraw)
- nieprzyjemny zapach z ust mimo mycia zębów
- częstsze nadwrażliwości, próchnica (zwłaszcza przy szyjkach i między zębami)
- podrażnione, zaczerwienione dziąsła
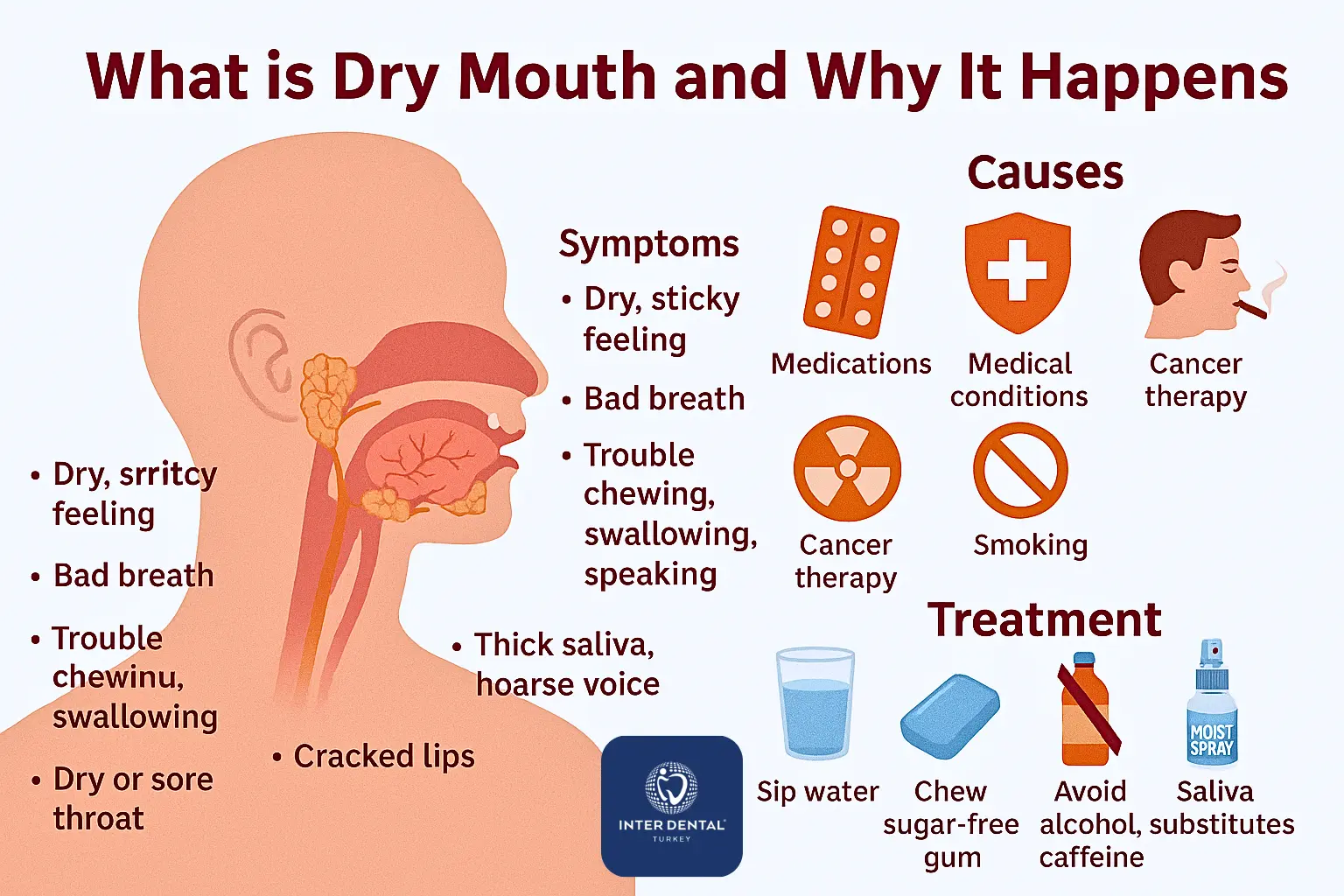
Dlaczego pojawia się suchość w ustach
Kserostomia rzadko ma jedną przyczynę. Najczęściej chodzi o:
1) Leki
To jedna z najczęstszych przyczyn. Suchość w ustach mogą nasilać m.in. niektóre leki przeciwdepresyjne, przeciwhistaminowe, przeciwlękowe, nasenne, a także leki na nadciśnienie (w tym diuretyki). Nie odstawiaj leków samodzielnie — warto omówić problem z lekarzem.
2) Oddychanie przez usta i suchość w nocy
Jeśli śpisz z otwartymi ustami, chrapiesz albo często budzisz się z suchym gardłem, śluzówka wysycha szybciej. Czasem przyczyną jest przewlekłe zatkanie nosa, alergia, przerost migdałków (u dzieci) lub skrzywiona przegroda.
3) Odwodnienie i styl życia
Za mało płynów, dużo kawy, alkohol, palenie oraz intensywny stres potrafią wyraźnie nasilić suchość w ustach. U niektórych osób problem pogłębia ogrzewanie lub klimatyzacja (szczególnie zimą).
4) Choroby i stany przewlekłe
Suchość może towarzyszyć m.in. cukrzycy, chorobom tarczycy, chorobom autoimmunologicznym (np. zespołowi Sjögrena) oraz niektórym chorobom neurologicznym. Jeśli dochodzą inne objawy ogólne, warto to sprawdzić.
5) Leczenie onkologiczne oraz uszkodzenie ślinianek
Chemioterapia i radioterapia w obrębie głowy i szyi mogą wpływać na pracę ślinianek. Suchość bywa też skutkiem urazów, zabiegów lub uszkodzeń nerwów w okolicy głowy i szyi.
Jak diagnozuje się suchość w ustach
Najczęściej zaczyna się od prostych kroków:
- wywiad (od kiedy, w jakich sytuacjach, czy nasila się w nocy, jakie leki przyjmujesz)
- badanie jamy ustnej (śluzówka, język, dziąsła, próchnica, stan zębów)
- ocena wydzielania śliny i jej jakości
- w wybranych przypadkach: badania laboratoryjne, obrazowe lub konsultacja specjalistyczna
Jak leczy się suchość w ustach
Leczenie zależy od przyczyny, dlatego często łączy kilka rozwiązań.
Dostosowanie leczenia (gdy przyczyną są leki)
Jeśli suchość zaczęła się po włączeniu nowego leku, lekarz może rozważyć zmianę dawki lub preparatu. Nie rób tego na własną rękę.
Preparaty nawilżające i „sztuczna ślina”
Spraye, żele lub płukanki mogą szybko przynieść ulgę, zwłaszcza przed snem i po przebudzeniu. Dobrze sprawdzają się też produkty bez alkoholu i bez silnych aromatów.
Leki na receptę (w wybranych przypadkach)
U niektórych pacjentów lekarz może zaproponować leki pobudzające wydzielanie śliny (np. pilokarpina lub cevimeline), jeśli są ku temu wskazania.
Ochrona zębów i dziąseł
Przy kserostomii kluczowe jest ograniczenie próchnicy: pasta z fluorem, regularne wizyty kontrolne, higienizacja oraz w razie potrzeby dodatkowe zabezpieczenie fluorem.
Co pomaga przy suchości w ustach
- pij wodę często, małymi łykami (zwłaszcza wieczorem i po przebudzeniu)
- sięgaj po gumę bez cukru lub pastylki bez cukru (często pomocny jest ksylitol)
- nawilżaj powietrze w sypialni; unikaj przegrzewania pomieszczenia
- ogranicz alkohol, palenie i dużą ilość kawy
- wybieraj delikatne płukanki bez alkoholu oraz pasty bez drażniących składników
- jeśli suchość jest nocna: spróbuj udrożnić nos (np. zgodnie z zaleceniami lekarza przy alergii) i obserwuj chrapanie
Jakie choroby może wskazywać suchość w ustach
Suchość w ustach może być objawem towarzyszącym, dlatego warto spojrzeć szerzej na sytuację.
- cukrzyca i wahania poziomu glukozy
- choroby autoimmunologiczne (np. zespół Sjögrena)
- zaburzenia pracy tarczycy
- choroby neurologiczne (np. Parkinson)
- przewlekłe oddychanie przez usta z powodu niedrożności nosa
Jak zapobiegać suchości w ustach
- dbaj o stałe nawodnienie w ciągu dnia
- ogranicz alkohol i palenie; kawę pij z umiarem
- chroń zęby: pasta z fluorem, nitkowanie i regularne kontrole
- jeśli masz alergię lub przewlekle zatkany nos — lecz przyczynę, bo nocna suchość często wynika z oddychania przez usta
- przy lekach powodujących suchość: omów problem z lekarzem i obserwuj, czy objawy się nasilają